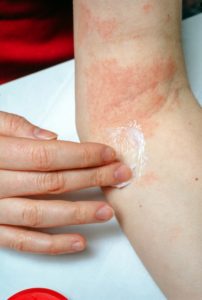
Grundlegende Informationen zur Neurodermitis
Zahlreiche Studien beweisen, dass die Anzahl der neurodermitiserkrankten Kinder und Erwachsenen immer mehr steigt. Hier spielen neben der Vererbung evtl. auch die Zunahme der Luftschadstoffe, der vermehrte Kontakt zu potentiellen Allergenen wie Hausstaubmilben und Hautschuppen von Felltieren, aber auch eine geänderte Ernährung eine Rolle.Die Neurodermitis ist zu einer der häufigsten Erkrankungen der heutigen Zeit geworden. Man schätzt, dass über 5 Millionen Menschen allein der BRD davon betroffen sind, wobei hier Kinder unter 10 Jahren den größten Anteil ausmachen.
Die Neurodermitis ist eine Krankheit, die nicht nur das Kind, sondern auch sein ganzes Umfeld belastet, egal, ob es die Kleinkindkrippe, den Kindergarten, die Schule oder das Familienleben betrifft. Es beginnt in der Säuglingszeit damit, dass jede Nacht Kratzattacken auftreten, die das Kind und damit auch seine Eltern nicht mehr schlafen lassen. Es setzt sich fort bei jeglichem Versuch, das Kind zu wickeln, was wegen des damit verbundenen sofortigen Aufkratzens zu einem Drama wird und den eigentlich so innigen Kontakt der Mutter oder des Vaters beim Wickelvorgang mit schmerzhaften Erfahrungen verbindet und damit negativ prägt.
Es setzt sich fort im Kindergarten, wo das Kind als „ansteckend“ und wegen der Hauterscheinungen als „abstoßend“ gemieden und ausgegrenzt wird und damit zwangsweise zum Einzelgänger wird.
Dann folgt die Schulzeit, in der das Kind wegen des nächtlichen Kratzens und des damit verbundenen Schlafmangels unter nervöser Unruhe und Konzentrationsstörungen leidet und auch hier – leider oft auch seitens seiner Lehrer – auf wenig Verständnis hoffen kann. Im Sportunterricht darf oder kann das Kind nicht mitmachen, weil das Schwitzen Juckreiz auslöst, und zum Schwimmen im Sommer soll es nicht, weil das Chlor die Haut reizt.
Dazu kommt, dass im Laufe der meist jahrlangen Behandlungen die verschiedensten „Therapien“ durchprobiert wurden, einschließlich aller gut gemeinten Ratschläge von Nachbarn, Freunden und Großeltern, die wieder von irgendeiner tollen Therapie in einer Zeitschrift gelesen haben. Jedes Mal hatte man dabei neue Hoffnungen, jetzt endlich die „heilende Wundertherapie“ gefunden zu haben und jedes Mal wurden die Eltern und auch das Kind wieder enttäuscht, was sich letztlich auch auf das Kind und dessen Selbstvertrauen auswirkt und dann den Teufelskreis „Kratzen-Selbstvorwürfe-Isolation-Kratzen“ immer wieder erneuert.
Eine solche Entwicklung muss aber nicht sein. Zwar lässt sich die auf einer Vererbung beruhende Neurodermitis nicht heilen, sie lässt sich aber sehr gut behandeln, das heißt unter Umständen vollständig abheilen, wenn man sich ihrer fachkompetent annimmt, das heißt, es ist durchaus möglich, eine weitgehende Beschwerdefreiheit herbeizuführen.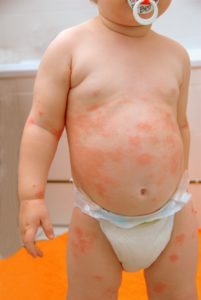
Was ist eigentlich „Neurodermitis“?
Die Neurodermitis ist eine chronisch entzündliche Hauterkrankung, oftmals von akuten Schüben unterbrochen, mit sehr unterschiedlicher Ausprägung am Hautorgan einhergehend, von starkem bis quälendem Juckreiz geprägt, die erbmassig verankert ist, ihren Krankheitsgipfel im Kindesalter hat und oftmals von anderen sogenannten „atopischen Erkrankungen“ wie allergische Bindehautentzündung, allergischem Schnupfen oder allergischem Asthma bronchiale begleitet wird.
Grundlage für das Ausbrechen dieser Erkrankung ist die sogenannte „Atopie“, worunter man eine vererbte Überempfindlichkeit gegen exogene Faktoren (z.B. Stress, Nahrungsmittelallergene, Schadstoffe, Hautirritantien, Klima etc) oder endogene Faktoren (z.B. Persönlichkeitsstruktur, emotionelle Faktoren, Störungen der Immunität) versteht, die dann eben an der Schleimhaut zu Asthma oder Heuschnupfen und an der Haut zur Neurodermitis führt. Das heißt, es wird nicht die Neurodermitis selbst vererbt, sondern die Bereitschaft, solche Reaktionen zu entwickeln.
Ist ein Elternteil von einer atopischen Erkrankung betroffen, liegt die Wahrscheinlichkeit, dass das Kind Neurodermitis entwickelt, bei circa 30 %, sind beide Elternteile betroffen, steigt die Wahrscheinlichkeit auf circa 60 % an.
Was löst Neurodermitis aus?
Nun, an der vererbten Disposition gibt es heute keinerlei Zweifel mehr, darüber hinaus spielen aber für die Schubauslösung bei jedem Patienten bestimmte Auslösefaktoren (sogenannte „Triggerfaktoren“) eine große Rolle. Wichtig ist dabei die Erkenntnis, dass diese Trigger einen höchst individuellen Charakter haben, das heißt, dass bei jedem Patienten eben nur für ihn typische Trigger vorhanden sind, das heißt, dass jeder Neurodermitispatient „seine eigene Neurodermitis“ hat, es gibt nicht „die Neurodermitis schlechthin“. Diese Trigger gilt es in der Diagnostik unbedingt herauszufinden, da die dann mögliche Vermeidungsstratgie einen wichtigen therapeutischen Gewinn bringen kann.
Typische endogene und exogene Triggerfaktoren sind : Klima, Jahreszeiten, Psychischer Stress, Nahrungsmittelallergene, Pollenallergene, Hautiiritantien (z. B. Pflegemittel, Putzmittel, Chemikalien, Wolle etc), Inhalationsallergene (z. B. Hausstauballergene, Schimmelpilzallergene, Tierhaare etc.). Häufig ist bei Neurodermitispatienten als Ausdruck dieser erhöhten Allergiebereitschaft das IgE (Immunglobulin E) deutlich erhöht. Dennoch darf die Neurodermitis nicht als Allergie bezeichnet werden, da schwerste Neurodermitis auch bei nicht nachweisbaren Allergien und niedrigem IgE vorkommen.
Diagnostische Möglichkeiten
Hier stehen eine Vielzahl von möglichen Tests zur Verfügung : Reibetest, Pricktest, Scratchtest, Intracutantest, Epicutantest und Atopie-Patch-Test. Hierbei ist es in vielen Fällen möglich, einen allergologisch, das heißt schubauslösenden Faktor aufzuspüren.
Die schulmedizinisch übliche Behandlung:
Diese beruht ruht auf 2 Säulen:
1) Aufsuchen und Vermeiden der individuellen Triggerfaktoren und allgemeine Maßnahmen :
Die Vermeidung von Triggerfaktoren setzt natürlich voraus, dass diese erst einmal gefunden werden. Dabei spielt die Eigenbeobachtung und die Beobachtung der Eltern ein große Rolle. Erst dann kommen analytische Verfahren (siehe oben) zum Einsatz. Bei der Suche nach den Triggerfaktoren spielt daher eine gründliche Anamnese eine entscheidende Rolle, um herauszufinden, welche Umstände nach der Beobachtung der Eltern bei ihrem Kind schubauslösend wirken, erst danach wird man dann gezielt eine Allergietestung durchführen und eventuell bestimmte Maßnahmen im häuslichen Bereich (wie z. B. eine allergenarme Inneneinrichtung, Bettzeug etc.) empfehlen können.
Bei z.B. nachgewiesener Allergie gegen Hausstaubmilben wären folgende Maßnahmen empfehlenswert : Anti-Allergie-Matratze (z.B. Schaumstoff), Anti-Allergie-Bettdecke und Kopfkissen; alternativ „encasings“ über vorhandene Matratzen und das Bettzeug (auch um das Kopfkissen!): Überzüge, die Feuchtigkeit und Luft zirkulieren lassen, nicht aber den Kot der Hausstaubmilbe; waschbare Kuscheltiere alle 4 Wochen in einer Plastiktüte in die Tiefkühltruhe legen; keine hochwertigen Teppichböden, lieber Kurzschlingenware; abwaschbare Polstermöbel.
Bei Nahrungsmittelempfindlichkeiten ist es empfehlenswert, Nahrungsmittel, die viel „Histamin“ enthalten, nur in geringen Mengen zu sich zu nehmen, da das Histamin zur Verstärkung der Neurodermitisbeschwerden über eine sogenannte „Pseudoallergie“ führt, hier wären als gefährlich einzustufen : Fisch/Thunfisch, Meeresfrüchte, Hefeextrakte, Sauerkraut, Spinat, Tomaten, Käse (insbesondere alter Hartkäse), Zitrusfrüchte, Avocados, Bananen, Ananas, Nüsse, Himbeeren, Erdbeeren und Pflaumen.
Das Wohnumfeld sollte neurodermitisgerecht gestaltet werden, also eher kühlere Innenraumtemperaturen, Meiden von Wolle und Kunstfasern, lieber reine Baumwolle, Leinen, Seide – jedoch keine Rohseide, Kopfhaar und Fingernägel kurz schneiden.
Aus homöopathische Sicht muss all diesen unter Punkt 1) genannten Maßnahmen voll zugestimmt werden, hier unterscheiden sich homöopathische und schulmedizinische Sichtweisen nicht im geringsten.
2) Die schulmedizinisch übliche äußere und innere Therapie
Die in der Schulmedizin angewandte äußere Therapie beinhaltet: Rückfettende Salben, antientzündliche Externa wie z. B. Teerpräparate, Bufexamac und Kortison und neuerdings Tacrolimus und Pimecrolimus („Elidel“ und „Protopic“).
Desweiteren Therapien mit UVA Bestrahlung und antimikrobielle Therapeutica wie Kaliumpermanganat oder Chinosol (nicht bei Kleinkindern).
Die in der Schulmedizin angewandte innere Therapie beinhaltet: Antihistaminika zur Juckreizstillung, Gammalinolensäurepräparate und in schwersten Fällen auch Kortison oder Cyclosporin A.
Diesen äußeren lokalen Maßnahmen kann man aus homöopathischer Sicht nur teilweise zustimmen, siehe folgend:
Die homöopathische Behandlung der Neurodermitis : die ganzheitliche Sichtweise
Nun, wie oben erwähnt, haben wie es bei der Neurodermitis mit einer höchst individuell verlaufenden Erkrankung zu tun, was liegt also näher, als auch eine Therapieform anzuwenden, die einen ebensolchen individuellen Zugang zum Patienten sucht. Wie bereits erwähnt, arbeitet die Homöopathie nach dem Ähnlichkeitsprinzip, das heißt sie wendet als Arzneimittel bei einem Patienten dasjenige Mittel an, welches den besonders charakteristischen Besonderheiten dieses einen Patienten entspricht.
Die Homöopathie geht in der Suche nach der Individualität des Patienten deutlich weiter als die Schulmedizin. In der Homöopathie werden nicht nur Allergietests und Laborbefunde erhoben (obwohl diese natürlich als diagnostische Maßnahme überaus sinnvoll sind), sondern stets die Gesamtheit der Persönlichkeitsmerkmale des jeweiligen Patienten aufgesucht : So interessiert das Gemüt (Konflikte? Ärger? Charakterbild?), die Eßgewohnheiten, das Trinkverhalten, der Stuhlgang, der Schlaf, Einflüsse von Kälte, Wärme, Sonne, Schweiß und Frost und vieles mehr. Alle diese Informationen werden in der homöopathischen Anamnese durch ein sehr eingehendes Gespräch erhoben. Damit wird eben ein sehr individuelles Bild dieses einen Patienten erstrebt, vor allem – um bei der Neurodermitis zu bleiben – weil man herausfinden will, welche Faktoren bei ihm schubauslösend sind, und das sind eben nicht immer nur Allergene. Durch diese sehr individuelle Zugangsart zum Patienten und die sich daran anschließende Individualtherapie wird dann stets die individuelle Neurodermitis des jeweiligen Neurodermitispatienten auch sehr zielgerichtet behandelt .
Auch der ganze Denkansatz zu „Hautkrankheiten“ ist für uns homöopathisch tätige Ärzte ein anderer. Sieht man in der Schulmedizin eben oft nur die Haut als krank und behandelt auch überwiegend diese lokal, sehen wir einen Neurodermitispatienten bzw. „Hautkranken“ als einen Patienten, dessen gesundheitliche
Gesamt
situation nicht mehr im Gleichgewicht ist. Eine rein lokale und stark unterdrückende Therapie wird von uns homöopathisch tätigen Ärzten sogar als falsch eingestuft, da dies eine lokale Unterdrückung darstellt, worin die Gefahr einer Verlagerung auf innere Organe gesehen wird, wie z. B. Asthma.
Die Gemeinsamkeiten zwischen Homöopathie und Schulmedizin sind sicherlich vor allem in der Diagnostik zu sehen. In Einzelfällen wird auch eine lokale Unterdrückungstherapie zeitlich begrenzt nicht zu umgehen sein, dies sind jedoch Ausnahmen.
Das alles heißt aber auch , dass sich Schulmedizin und Homöopathie durchaus ergänzen können. Im Gegenteil macht gerade bei der Neurodermitisbehandlung eine symbiotische Ergänzung zwischen Hautarzt und homöopathisch tätigem Arzt Sinn, indem eine solide Gesamtstrategie bei der Neurodermitisbehandlung eine Selbstverständlichkeit sein sollte. Die Behandlung der Neurodermitis kann sehr mühsam, schwierig und langfristig sein (teilweise über Jahre hinweg), die Therapie wird dann erfolgreich sein, wenn die Erkrankten einen einmal gewählten Weg konsequent verfolgen und wenn die behandelnden Ärzte entweder alleine oder gemeinsam ihr jeweiliges Wissen und Können ohne ideologische Scheuklappen einsetzen.
Wie Sie sich oder Ihrem Kind als Neurodermitispatient selbst helfen können –Tipps zur Prophylaxe und Behandlung:
- Haben Sie Geduld! Wenn Sie die „Heilung“ erzwingen wollen, geht erst recht nichts. Bewahren Sie Ihrem Kind gegenüber Ruhe und versuchen Sie, Optimismus zu zeigen und Ihre Verzweiflung das Kind nicht spüren zu lassen. Das Verbieten des Kratzens und das ständige Festhalten oder Festbinden ist nicht nur Unsinn, sondern quält das Kind zusätzlich. All das steigert eher die Stress-Situation und intensiviert den Kratz- bzw. Juckvorgang. Üben Sie angepasste Ablenkungsmanöver, lernen Sie Ihrem Kind, die Haut eher zu reiben als zu kratzen. Gehen Sie nicht auf das „Trotzkratzen“ ein, da Sie das Kind sonst für sein Kratzen belohnen.
- Beobachten Sie sich oder Ihr Kind stets sehr genau. Was sind die aulösenden Faktoren ? Welche Nahrungsmittel lösen Schübe aus, welche Situationen sind abträglich ? All dies dient der sinnvollen Vermeidungsstrategie, hier ist Ihre ständige Beobachtung gefragt.
- Bemühen Sie sich um eine sinnvolle Diagnostik (Allergietstes etc.), da Allergene eben einen sehr deutlichen Anteil an den Auslösern von außen ausmachen, sprechen Sie mit Ihrem Kinderarzt/Hautarzt.
- Üben Sie Zurückhaltung mit „histaminreichen“ Nahrungsmitteln.
- Sorgen Sie für ein günstiges Wohnumfeld ( eher kühlere Räume, wenig Zimmerpflanzen, Meiden von Holzschutzmittel und allgemein toxischen Innenraumbelastungen ).
- Wählen Sie Ihren Urlaubsort „allergenarm“, d.h. in mindestens 1500 Meter Höhe, oder Nordsee, Ostsee, Balearen, Kanaren. Schwülwarme und pollendichte Gegenden im Sommer wären eher abträglich.
- Halten Sie möglichst keine Haustiere. Schlecht : Katzen, Pferde, Kaninchen, Hasen, Meerschweinchen.
- Ziehen Sie Parkett – oder Korkboden einem Teppichboden vor.
- Machen Sie um die Matratze einen hausstaubmilbendichten Umschlag („encasings“).
- Meiden Sie Schafwolle, Synthetik. Gut : reine Baumwolle, Leinen, Seide.
- Entfernen Sie alle Firmenschildchen aus den Kragen der Kleidungsstücke.
- Baden Sie maximal 1mal/Woche, Wassertemperatur unterhalb der Körpertemperatur, bei vorhander Pollenallergie kalt abduschen, Kleiderwechsel nach dem Hereinkommen und häufigeres Haarewaschen.
- Halten Sie die Fingernägel möglichst kurz.
- Pflegen Sie die Haut ihrem jeweiligen Zustand entsprechend, sprechen Sie hier mit Ihrem Arzt.